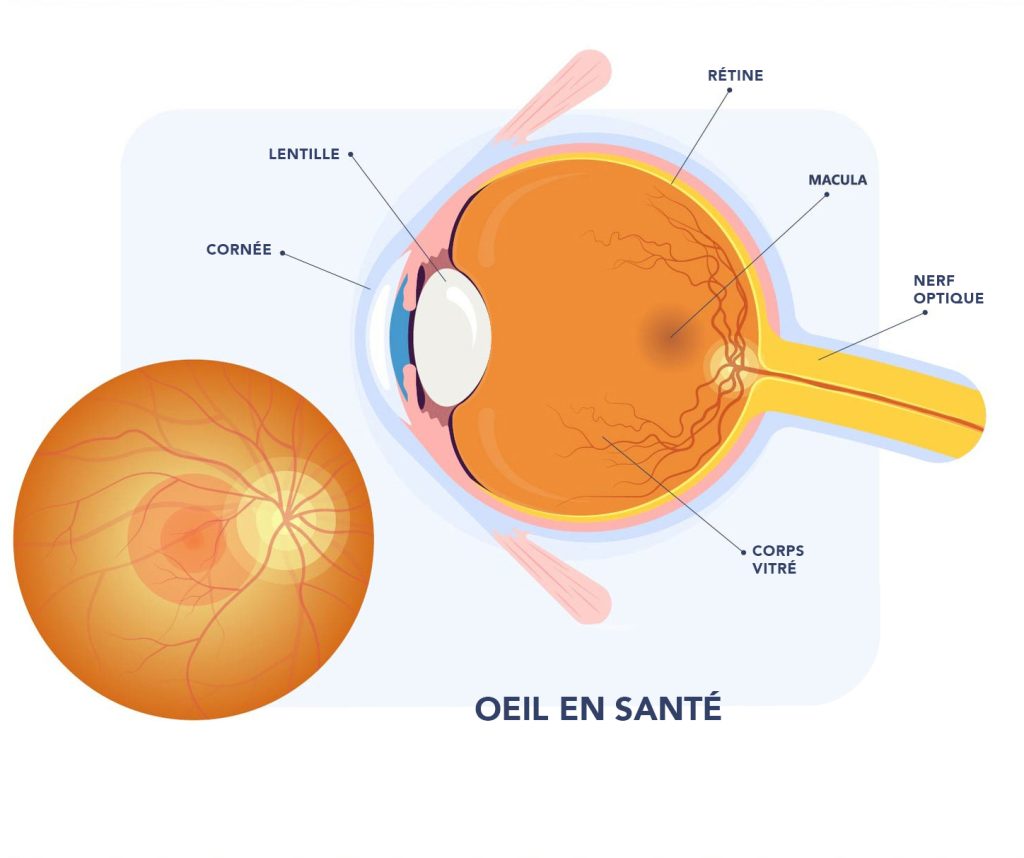
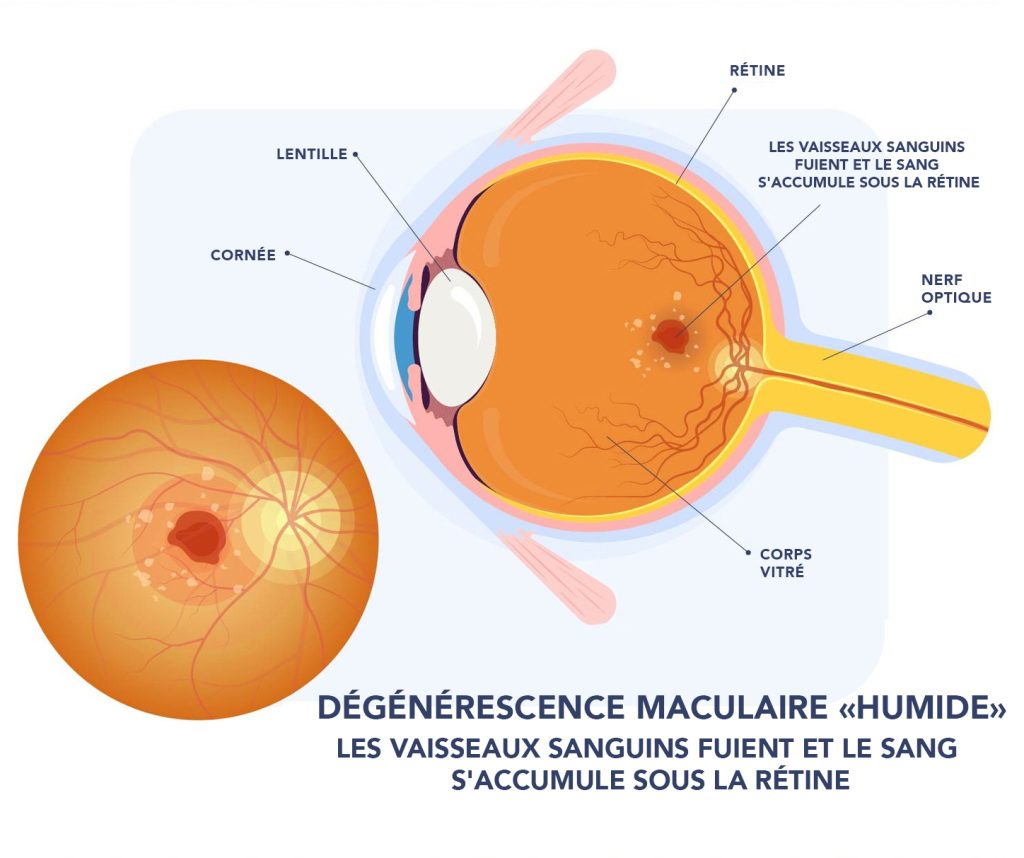
La dégénérescence maculaire humide
La dégénérescence maculaire humide est moins fréquente que la forme sèche. Elle est causée par la croissance anormale de vaisseaux sanguins sous la macula. Ces vaisseaux peuvent laisser s’échapper du sang et d’autres fluides, ce qui endommage la macula et peut entraîner une perte de vision centrale plus rapide et plus sévère.
Simulation de la vision avec dégénérescence maculaire humide (vélo de droite).

Symptômes de la dégénérescence maculaire humide
Si vous présentez l’un des symptômes ci-dessous, consultez votre spécialiste oculaire le plus vite possible. Le diagnostic et le traitement précoces permettent de ralentir la progression de la maladie et de préserver la vision, et donc votre qualité de vie et votre autonomie.

Vision floue
C’est souvent le premier symptôme. Il peut être difficile de lire ou de voir les détails de près et de loin.

Taches sombres ou vides au centre de la vision
C’est un symptôme typique de la forme humide. Les patients peuvent remarquer une zone sombre ou vide au milieu de leur vision.
Distorsion des lignes droites
Les lignes droites peuvent sembler ondulées ou courbées. C’est ce qu’on appelle la métamorphopsie. C’est pourquoi la grille d’Amsler est pratique pour dépister et suivre l’évolution de la forme humide.
Changements dans la perception des couleurs
Certaines personnes peuvent constater que les couleurs semblent moins vives ou plus ternes.

Diminution rapide de la vision
La dégénérescence maculaire humide évolue plus rapidement que la forme sèche et peut entraîner une perte de vision rapide et sévère.
Traitement de la dégénérescence maculaire humide
Plusieurs approches permettent de traiter la forme humide afin de ralentir sa progression et de préserver autant que possible la vision, puisqu’on ne peut la guérir à l’heure actuelle.
Injections intraoculaires de médicaments anti-VEGF
C’est le traitement le plus répandu. Le facteur de croissance endothélial vasculaire (connu sous l’abréviation anglaise VEGF) est une protéine qui favorise la croissance de nouveaux vaisseaux sanguins. Dans la forme humide, ces nouveaux vaisseaux sanguins sont anormaux et entraînent une perte de vision. Les médicaments anti-VEGF sont donc injectés directement dans l’œil pour bloquer l’action des VEGF.
Médicaments généralement utilisés au Canada*
- Aflibercept (Eylea 2mg et Eylea 8mg HD)
- Bevacizumab (Avastin)
- Brolucizumab (Beovu)
- Faricimab (Vabysmo)
- Ranibizumab (Byooviz et Lucentis) – à compter du 13 décembre 2023, le médicament Lucentis n’est plus inscrit à la Liste des médicaments du Québec. Un patient débutant un traitement avec ranibizumab recevra du Byooviz. Pour les personnes en traitement avant le 13 décembre 2023, le Lucentis demeure couvert jusqu’au 22 mai 2024 pour permettre aux personnes assurées par la RAMQ de faire la transition vers le médicament biosimilaire Byooviz. À partir du 23 mai 2023, la couverture d’assurance du Lucentis sera maintenue notamment pour la personne ayant présenté un échec thérapeutique à au moins deux autres médicaments biologiques utilisés pour traiter la même condition médicale et la personne monoculaire. Source: Ministère de la Santé et des services sociaux du Québec.
*L’accès aux médicaments peut varier d’une province à l’autre.
Laser photocoagulateur
Avant les anti-VEGF, le traitement de choix actuel, on utilisait un traitement au laser pour détruire les vaisseaux sanguins anormaux dans la rétine. Cependant, cette approche n’est à peu près plus employée, car elle peut causer des cicatrices et une perte de vision.
Seul votre spécialiste de la santé oculaire est en mesure de déterminer le traitement qui vous convient en fonction de votre état de santé. Consultez rapidement si vous soupçonnez une dégénérescence humide afin de favoriser le maintien de votre vision.
